بنزودیازپینها معروفترین و پرمصرفترین داروهای آرامبخش- خوابآور و ضد اضطراب جهان از محدودههای سالهای ۱۹۵۰ به بعد آگونیستهای گیرنده بنزودیازپینی مغز میباشند.
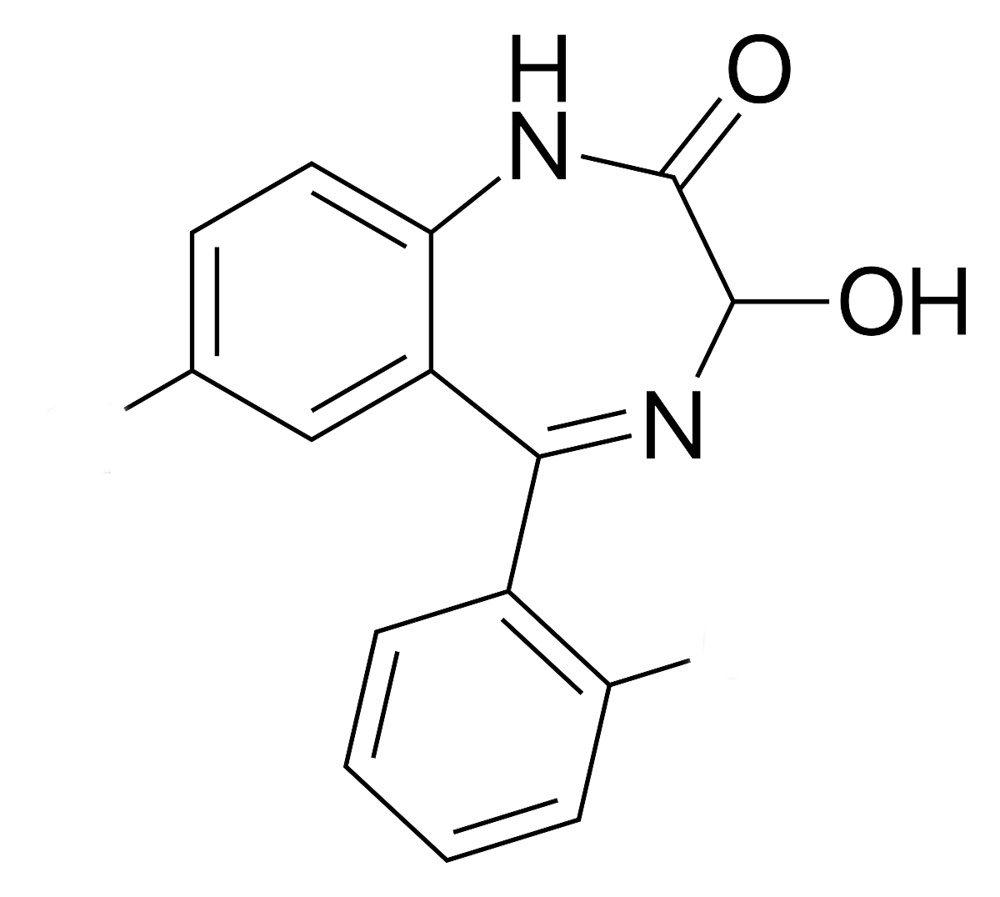
خواص شیمیایی
هسته تمام بنزودیازپینها شامل یک حلقه هفتضلعی دیازپین میباشد که یک یا دو حلقه بنزنی به آن چسبیده است.
بنزودیازپینها را میتوان به سه گروه (۲ کتو) و (۳ هیدروکسی) و (تری آزولا) تقسیم نمود و سه داروی کلردیازپوکساید، کلونازپام و کوازپام بخاطر مشتقات ویژه بر روی پوزیسیونهای خاص در روی حلقههای یادشده ممکن است در تقسیمبندیهای دیگری قرار گیرند. مانند، کلونازپام در گروه نیتروها و کوازپام در گروه تیونها.
مجموعه گیرندهای گابا – بنزودیازپینها
GABA اصلیترین ناقل عصبی مهاری سیستم CNS است. GABA با هترورسپتورهای اینوتروپیک(A) GABA موجود در نورونهای سیستم هوشیاری و حرکت تعامل داشته و باعث کاهش تحریکپذیری این نورونها میگردد.
مجموعه گیرندهای پنتامریک GABA عضوی از ابر خانواده شبه نیکوتینی (nicotinoid) است و دارای شش خانواده زیر واحد و شانزده زیر واحد ویژه است که توسط ژنهای جدا از هم رمزگذاری شدهاند و به طریق آلوستریک بهم متصل شدهاند تا یک کانال یون کلر را شکل دهند.
تعامل گیرنده (A) GABA با گابا، باعث افزایش باز شدن کانال کلر و افزایش ورود بار منفی به داخل نورون و هیپرپلاریزه کردن آن میشود.
گیرنده(B) GABA که بهوسیله یک G پروتئین به کانالهای کلسیم و پتاسیم متصل است، یک خودگیرنده پیشسیناپسی است که ترشح GABA، گلوتامات و مونوآمینها را تنظیم مینماید.
یک گیرنده (C) GABA که از نظر ساختار و عملکرد متفاوت از دوتای دیگر است، به تازگی در شبکیه طناب نخاعی، کالیکولوس فوقانی، هیپوفیز و روده شناسایی شده است.
به نظر میرسد این گیرندهها در تنظیم دید، حافظه و چرخه خواب – بی اداری نقش داشته باشند. تعادل بین دستگاههای گابا ارژیک مهاری، گلیسینرژیک مهاری و گلوتامینرژیک تحریکی به دقت و ظرافت تنظیم میشود تا پاسخدهی CNS به ناقلین عصبی و تنظیمکنندههای عصبی، منظم و به قاعده باشد. گیرنده بنزودیازپین در مجاورت گیرنده (A) GABA میباشد که در سطح مشترک بین زیر واحدهای آلفا و بتا قرار گرفته است.
شماری از داروها و مواد مضعف یا فعالکننده CNS بر روی مجموعه گیرندههای بنزودیازپین گابا عمل میکنند و بسیاری از این عوامل واکنش متقاطع دارند.
عملکرد فارماکولوژیک
تمام بنزودیازپینها (بجز کلرازپات) بدون تغییر از لوله گوارش جذب میشوند. تأثیر سریع داروها با قابلیت انحلال آنها در چربیها مربوط است.
حداکثر سطح دارو در خون ۱ تا ۳ ساعته پدیدار میگردد (در مورد پرازپام گاهی تا 6 ساعت) و پس از یک گردش رودهای کبدی ممکن است به یک پیک 6 تا ۱۲ ساعته مجدد برسند.
کلرازپات (Tranxene) پس از مصرف خوراکی به طور کامل جذب میشود و در عرض ۳۰ دقیقه تا ۲ ساعت به اوج سطح سرمی خود میرسد.
متابولیسم کلرازپات در معده آن را به دزمتیل دیازپام تبدیل میکند، این متابولیت، کاملاً جذب میشود. جذب عضلانی آنها بهجز لورازپام (Ativan)، آهستهتر از جذب خوراکی آنهاست. شروع اثر در مصرف وریدی بنزودیازپینها با قدرت بالا مثل میدازولام، تقریباً بلافاصله است.
تمام بنزودیازپینها، محلول در چربی هستند؛ اما درجه حلالیت در چربی آنها، با یکدیگر بسیار متفاوت است.
بنزودیازپینها و متابولیتهای فعال آنها به پروتئینهای پلاسما، متصل میشوند و بسته به میزان حلالیت آنها در چربی میزان اتصال آنها به پروتئین از 99 – 70 درصد متفاوت است.
داروهای با نیمهعمر دفعی بیشتر مثل دیازپام، ممکن است به نسبت عملکرد فارماکولوژیک واقعیشان روی گیرندههای بنزودیازپین برای مدت بیشتری در جریان خون باقی بمانند؛ زیرا غلظت آنها در مغز، بهسرعت به زیر میزان لازم برای ایجاد اثرات افت میکند.
برخلاف دیازپام، لورازپام نیمهعمر دفعی کوتاهتری دارد، کمتر در چربی حل میشود و شروع عمل آهستهتری در تکدوز دارد، زیرا دارو به آهستگی وارد مغز شده؛ اما طول مدت اثر آن طولانیتر میباشد و دیرتر از مغز خارج میشود و سطح دارو در مغز دیرتر به پایینتر از سطح لازم برای اثرگذاری افت میکند.

موارد مصرف بالینی بنزودیازپینها
اضطراب
اختلال اضطراب منتشر – بیقراری و هیجانات ناشی از مسائل و مشکلات زندگی و انواع اضطرابهای ناشی از سایر بیماریها مانند وسواس، فوبیا، هیپوکندریا، هیستری و…
خواب
از گروه داروهای بنزودیازپینی در انواع بیخوابیها استفاده میشود و تنوع بنزودیازپینها به جهت انواع بیخوابیهای اول شب و یا اشکال در تداوم خواب بوده که هر کدام به علت متابولیسم و سرعت اثر در نوع خاصی از بیخوابی مؤثرند.
اکثر بنزودیازپینها باعث کاهش خواب نوع REM گردیده و همچنین در مصرف با کاهش مراحل 4 و 3 خواب نیز در ارتباط هستند
ضدافسردگی تسکین بخشی ترازودن و کوئتیاپین، داروی ضد روانپریشی آتیپیک، در حال حاضر بیش از بنزودیازپینها برای درمان بیخوابی مزمن بوده و استفاده میشود.
بنزودیازپینها در بیخوابی ناشی از فشار حاد، مثل بستری شدن در بیمارستان نیز مفید هستند. باید از بیمار بستریشده پرسید که آیا قرص خواب را بر تجویز روتین این داروها ترجیح میدهد؟ بیخوابی مزمن، در بسیاری از موارد، احتمالاً با استفاده از یک داروی ضدافسردگی تسکینبخش (سداتیو) بهتر درمان میشود.
افسردگی و اختلالات دوقطبی
در میان بنزودیازپینها، الپرازولام دارای خاصیت ضدافسردگی تقریباً برابر سه حلقهایهاست و در دوز درمانی حدود 1.5 میلیگرم تا 5 میلیگرم در روز خاصیت ضدافسردگی خواهد داشت.
کلونازپام به کرات برای رفع اضطراب و بیخوابی بیماران دچار اختلالات خلق دوقطبی بیثبات به کار میرود. گرچه بعضی صاحبنظران معتقدند عمل سروتونرژیک خفیف این دارو میتواند اثر ضدافسردگی ایجاد نماید.
تجربه بالینی نشان داده است که در مصرف مزمن میتواند موجب الماء افسردگی یا حداقل حالت بیش تسکینی گردد.
اختلال هراس (Panic) و اختلال فوبیای اجتماعی
در اختلال هراس یا وحشتزدگی و در اختلال هراس با آگورافوبیا و یا بدون آگورافوبیا دو داروی آلپرازولام و کلونازپام در ردیفهای اول یا دوم درمانی تلقی میشوند و در افزایش و یا کاهش میزان این داروها مشابه اختلال افسردگی باید اقدام نمود.
دیگر اختلالات اضطرابی
بهعنوان درمان کمکی برای کاهش برانگیختگی در PTSD به کار میروند. گاهی موارد بهصورت متناوب برای کاهش اضطراب اجتماعی نیز مؤثرند؛ گرچه درمان طولانیمدت با SSRIs و MAOIs، درمان اساسی است.
موارد متفرقه مصرف بنزودیازپینها
- مؤثر در درمان آکاتژیا به همراه پروپرانولول
- مؤثر در درمان الکسیم و درمان محرومیت از آن، در این موارد بیشتر از داروی کلردیازپوکساید ۳۰۰ میلیگرم در روز میتوان استفاده نمود.
- برای درمان بیقراریهای شدید و پرخاشگری و تحریکات شدید ناشی از مصرف مواد میتوان از لورازپام تزریقی استفاده نمود.
- شاید به دلیل مهار ترشح دوپامین توسط گابا، بنزودیازپینها بهعنوان درمان کمکی در کنار داروهای ضد روانپریشی، بهطور عمده در کاهش بیقراری و اضطراب، مفید شناخت، شدهاند.
- ازآنجاکه بنزودیازپینها بیش فعالی سلولهای کورتکس و سلولهای هرمی را کاهش میدهند، همگی آنها اثرات ضد تشنج دارند.
- کلوبازام که در ۱۰۰ کشور برای درمان سندرم لنوکس- گشتاوس – نوعی از تشنج مقاوم به درمان در کودکان – تأیید شده است، در حال گذراندن فاز ۳ بررسی در ایالاتمتحده است.
- به دلیل شروع اثر سریع با عوارض باقیمانده خفیف، مصرف وریدی میدازولام برای کنترل بیقراری حاد شدید در اورژانس، مفید میباشد. بیقراریهای تهدیدکننده حیات ناشی از روان آشوبی یا دیگر اختلالات نورولوژیک میتوانند با چند دوز لورازپام وریدی که اغلب با هالوپریدول در یک سرنگ ترکیب میشوند، کنترلکننده باشند.
- بنزودیازپینها مؤثرتر از داروهای ضد پارکینسون در درمان ناآرامی (اکاتیژیا) عمل میکنند؛ اما برای پارکینسونیسم به همان میزان مفید نمیباشند.
- میدازولام مکرراً برای بیهوشی کوتاهمدت و تسکین با حفظ هوشیاری استفاده شده است.
بکلوفن بهطور شایع برای درمان اسپاستیسیته به کار میرود و همچنین برای درد نیز مفید است؛ اما بهسرعت به این اثر تحمل ایجاد میگردد.
عوارض جانبی و احتیاطهای داروهای بنزودیازپینی
- شایعترین اثر نامطلوب این داروها خوابآلودگی است بدین دلیل در موقع مصرف احتیاط شدید در عملکرد روزانه باید رعایت شود.
- سرگیجه و آتاکسی و نگرانی از سقوط در سالمندان و شکستگیهای استخوانی وجود دارد.
- تخریب اعمال شناختی در عملکرد روزانه بهصورت خفیف و فراموشی آنتروگراد در مصرف این داروها دیده میشود.
- مصرف همراه با الکل باعث خوابآلودگی مفرط، مهارگسیختگی و ضعف تنفسی خواهد شد.
- در سنین بالا و سالمندان به علت تخریب کبدی و عدم متابولیسم منظم داروها و احتمال ضعف در سیستمهای تنفسی ممکن است موجب عوارض نامطلوب مسمومیت دارو و انسداد مزمن تنفسی و آپنهی خواب و در طولانیمدت باعث اختلال تنفسی جدی گردد.
- عوارض دارو در حاملگی: در سهماهه اول ناهنجاری زا بوده و مصرف آن در حاملگی علائم ترک در نوزاد به دنیا آمده را ایجاد خواهد نمود.
- فراموشی پسگستر بیشتر توسط داروهای کوتاه اثر و پرقدرتی مانند تریازولام و میدازولام ایجاد گردیده و عوارض ترک، میتواند پس از حتی یک دوز واحد نیز رخ دهد، بهخصوص وقتیکه در ترکیب با الکل مصرف شود.
باید به تمام بیماران مصرفکننده بنزودیازپین درباره امکان مختل شدن عملکرد روانی حرکتی هشدار داد. اختلال در رانندگی ناشی از یک تکدوز 10 میلیگرم دیازپام معادل با اختلال ایجادشده توسط سطحی از الکل در خون است که جرم رانندگی تحت تأثیر با الکل محسوب میشود.
تحمل و وابستگی و علائم ترک
- بهترین مدت مصرف بنزودیازپینها کوتاه و حدود ۱ تا ۲ هفته است که علائمی در حین ترک نخواهند داشت.
- یکی از داروهایی که در این دسته بیشترین خطر تحمل و وابستگی را ایجاد میکند آلپرازولام است که با سندرم ترک
شدید همراه است و قطع آن بهتدریج باید انجام گیرد.
علائم ترک به طول مدت مصرف دارو و نوع دارو از نظر سرعت اثر بستگی داشته ولی شایعترین علائم ترک عبارتاند از: اضطراب / تحریکپذیری/ افزایش فشارخون/ وزوز گوش / خوابهای رؤیایی فراوان و بهندرت پارانویا، دلیریوم و تشنج.
- لیکن یک مطالعه کانادایی بر روی بیش از 400000 مورد بیمار مسن بستری در بیمارستان که قبلاً بنزودیازپین مصرف نکرده بودند نشان داد که 5 درصد آنها دچار مصرف مزمن بنزودیازپین شدند و آغاز آن در بیمارستان بوده است.
- یک بررسی جمعیتی در ۱۹۹۰ نشان داد که ۱۰ تا ۱۵ درصد جمعیت طی سال گذشته بنزودیازپین مصرف کرده بودند و ۲ درصد هم بهطور مزمن از بنزودیازپین استفاده مینمودند.
- احتمال مصرف جدید و مزمن بنزودیازپینها در زنان، بیماران بستری در ICU یا بخشهای غیر جراحی، بیماران با بستر طولانیمدت و یا بیماران با بیماریهای همزمان بیشتر با تشخیص قبلی الکلیسم و بیمارانی که تعداد بیشتری دارو
مصرف میکردند، در بالاترین سطح قرار داشت.
- مصرف بنزودیازپین توسط معتادان به نارکوتیک، پیچیدگی و دیرعلاجی اختلال سوءمصرف مواد را افزون میکند.
برای رفع علائم میتوان دوز قبلی دارو را کاهش و یا نوعی با اثر طولانیتر را جایگزین و سپس دوز را به آهستگی کم نماییم، یا اینکه میتوان داروی دیگری با اثر مشابه بر همین مجموعه گیرندهای جایگزین نمود.
برخی از بنزودیازپینها
- کلردیازپوکساید
- دیازپام
- لورازپام
- کلونازپام
- اکسازپام
- آلپرازولام
- فلورازپام
- کوازپام
- استازولام
منبع
کتاب داروهای رایج روانپزشکی؛ نوشته دکتر ماهیار آذر و دکتر سیما نوحی
