فلج مغزی (Cerebral Palsy) یک اختلال رایج در کودکان است که در حدود 2 تا 2.5 در 1000 تولد زنده اتفاق میافتد. فلج مغزی (CP) یک گروه از اختلالات حرکتی دائمی است که در اوایل کودکی ظاهر میشود اختلال در سالهای اولیه زندگی ظاهر میشود و معمولاً باگذشت زمان بدتر نمیشود.
این بیماری در شرایط نقصان تکامل یا آسیب به مناطق حرکتی مغز به وجود میآید که درنتیجه آن این مناطق قادر به کنترل حرکتی و وضعیت بدنی فرد نمیباشند.
CP را از طریق معاینه مهارتهای حرکتی، رفلکس و سابقه پزشکی و استفاده از آزمایشهای متنوع ویژهای، تشخیص میدهند.
در این مقاله به بررسی فلج مغزی، شیوع و علل و تشخیص و درمان پرداخته شد.
این بیماری ناشی از توسعه غیرطبیعی یا آسیب به بخشهایی از مغز است که جنبش، تعادل و حالت را کنترل میکند. عوامل خطر زایمان زودرس، داشتن دوقلو، عفونتهای خاصی در دوران بارداری مانند توکسوپلاسموز ، زایمان دشوار و آسیب سر در طی چند سال اول زندگی و غیره است.
اعتقاد بر این است که حدود 2 % موارد به علت به ارث بردن یک علت ژنتیکی است و تعدادی تحت تیپها بر اساس مشکلات خاص موجود طبقهبندی میشوند.
روش کار : این پژوهش یک مطالعه مروری است که در آن اطلاعات مرتبط با فلج مغزی، علل، شیوع و مداخلات و درمانهای لازم با استفاده از کلیدواژههای فوق در پایگاههای MAGIRAN، PUBMED، SID، Google Scholar مورد بررسی قرار گرفته است.
با توجه به عوارض گسترده فلج مغزی و تعدد مشکلات همراه، توجه به علائم اولیه و نگرانیهای والدین در مورد کودکان بهخصوص موارد پرخطر نیاز به تشخیص زودرس و مداخلات زودهنگام ضروری است.
فلج مغزی (cerebral palsy) گروهی از اختلالات حرکتی دائم ولی غیرپیشرونده هستند که به دلیل ناهنجاریهای مادرزادی یا آسیبهای وارده بر مغز در مراحل اولیه تکامل ایجاد میگردند.
اختلال مزمنی است که به دلیل نقصان تکامل یا آسیب به مناطق حرکتی مغز به وجود میآید که درنتیجه توانایی فرد برای کنترل حرکت و وضعیت بدن را مختل میسازد.
CP منجر به بروز دستهای از نقایص عصبشناختی، حرکتی و مربوط به وضعیت بدن میشود که در دوره رشد و نمو مغز) نوزادی و کودکی) روی میدهد، فلج مغزی بهعنوان ناتوانی مزمن CNS شامل تغییر حالت و وضعیت تن بدن است که در اوایل زندگی رخ میدهد و نه نتیجه بیماری پیشرفته عصبی مرتبط با بصری، شنوایی، دندانی، رفتاری با تشنج و یا بدون آن. فلج مغزی شایعترین ناتوانی در دوران کودکی است.
علل متفاوتی مانند اختلالات رشد مغزی، ژنتیک، متابولیک، ایسکمیک، عفونتها و علل اکتسابی میتواند عامل فلج مغزی باشد، فلج مغزی بر طبق مشخصههای فیزیولوژیکی یا مکان شناختی طبقهبندی میشود.
انواع فلج مغزی بر طبق شاخصهای فیزیولوژیکی بر اساس نوع نارسایی عصبی عضلانی بهصورت اسپاستیک و غیراسپاستیک (شامل هیپوتونیک و آتونیک، آتتویید یا دیس کینتیک و مرکب) طبقهبندی شود CP. اسپاستیک رایجترین است و 75-70 % از همه موارد را شامل میشود، دیسکینتیک 10 % تا 15 % و آتاسیک کمتر از 5 % موارد است .
بر اساس شاخصهای مکان شناختی (همی پلژی، دایپلژی، کوادری پلژی و همی پلژی دوگانه) گروهبندی میگردند که این طبقهبندیها میتواند در شناخت شدت ضایعه، محل آسیب و زمان آسیب مغزی کمککننده باشد. طبقهبندی توپوگرافی CP مونوپلیژی، همی پلاژی، دیپلوژی و کادریپلژیا است.
مونوپلاژی و تریپلاژی نسبتاً غیرمعمول هستند. همپوشانی قابلملاحظهای از مناطق آسیبدیده وجود دارد. در اغلب مطالعات، دیپلژی معمولترین شکل 40-30%، همیپلژی 30-20 % و کوادریپلژی از 15-10 % تشکیل شده است. امروزه برای تقسیمبندی نیز استفاده Palisano عملکردی از معیارهای مینمایند که در سطوح عملکردی 1 تا 5 تقسیمبندی میشود.
علت شناسی
علل فلج مغزی را از نظر زمان ایجاد آنها به سه دسته تقسیم میکنند این آسیبها ممکن است در زمان جنینی یعنی قبل از تولد، به مغز بچه وارد شود. ممکن است در حین زایمان و یا حتی ممکن است در یک سال اول زندگی بچه که مغز وی بهسرعت در حال رشد است ایجاد شوند.
بچههای نارس و آنهایی که در موقع تولد وزن کمی دارند بیشتر در معرض این آسیب هستند. درواقع هر چیزی که بتواند در جریان رشد به مغز آسیب برساند میتواند منجر به فلج مغزی شود.
علل قبل از تولد عللی هستند که در زمان جنینی موجب میشوند مغز بهدرستی تشکیل نشود اما علل حین تولد عللی هستند که در زمان زایمان موجب نرسیدن اکسیژن به مغز نوزاد شده و آسیب غیرقابل جبرانی به آن وارد میکنند، عوامل بعد از تولد نیز حدود 15 درصد از علل را شامل میشود و در نخستین سالهای زندگی کودک رخ میدهد.
عوامل خطرساز فلج مغزی در بعضی از کودکان درنتیجه تولد با وزن کمتر از ۱۵۰۰ گرم (تولد نارس کودک)، عوارض حاملگی مانند:
- خونریزی در سه ماهی سوم
- تشنج یا اختلالت تشنجی یا تب در مادر
- درمان مادر با هورمون تیروئید استروژن یا پرژسترون
- آنسفالوپاتی هیپوکسیک – ایسکمیک
- ضربه مغزی
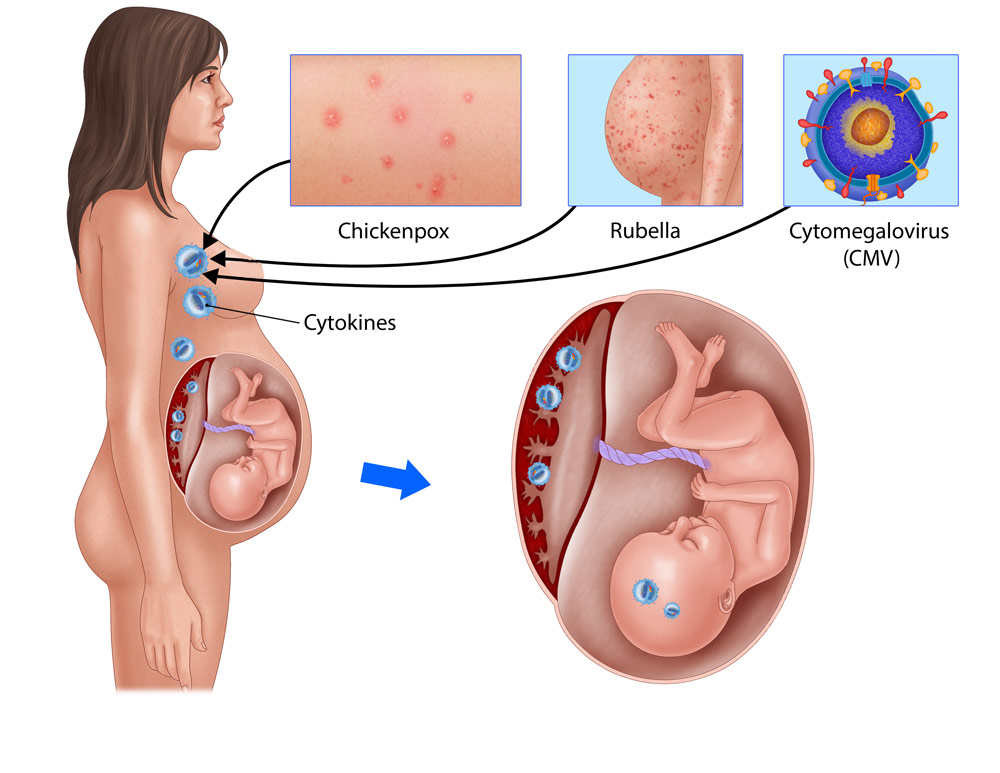
- عفونت در مادر طی دوران بارداری (سرخچه)
- بیماریهای عفونی انتقالی جنینی برای مثال ایدز، چربی، سیفیلیس و سوزاک
- چند قلویی
- آسیب به جفت که ممکن است به رشد جنین صدمه بزند
- تغذیه نامناسب
- قرار گرفتن در معرض مواد سمی از قبیل نیکوتین، الکل و داروها
- ناسازگاری عامل Rh بین مادر و جنین
- بیماریهای ژنتیکی
- ساختار کوچک لگن مادر
- زایمان به روش سزارین
- اثرات ضرب بیهوشی و بیحسی
- زردی و یرقان
و سایر عوامل باشد اما یک سری عواملی مانند عفونتها از قبیل مننژیت، خونریزیهای مغزی، ضربهمغزی به دنبال تصادف و افتادن از بلندی و غرق شدن نیز میتواند در دوره طفولیت (در ۳ سال اول زندگی) باعث ایجاد فلج مغزی شوند.
10 تا 20 درصد موارد فلج مغزی به علت ناهنجاریهای سیستم عصبی مرکزی، اختلالات ژنتیکی و عفونتهای دوره نوزادی است و سایر علتها به دلیل مراقبتهای اولیه نوزادان در بیمارستان است. ریسک فاکتورهای متعددی مانند آسفیکسی حین تولد، مننژیت و تشنج نوزادی سبب افزایش فلج مغزی میشود؛ اما طبق آمار کشورهای غربی انسفالوپاتی هیپوکسیک- ایسکمیک 8-7 درصد موارد فلج مغزی میباشد.
شواهد متعددی بیانگر آن است که علل ژنتیکی در آن نقش کلیدی دارد شواهد متعدد دیگری نیز مؤید تأثیر عوامل ژنتیکی بر بروز فلج مغزی بودهاند مانند شیوع بیشتر فلج مغزی در برخی خانوادهها، عوامل ژنتیکی مشخصشده در فلج مغزی، مطالعات روی دوقلوها، مطالعات روی سن پدر و مادر، مطالعاتی که شیوع بالای ناهنجاریهای کوچک را در جمعیت فلج مغزی نشان میدهد. بهطور خلاصه علل ژنتیکی و پیش از تولد را میتوان به شکل زیر عنوان کرد:
- نارسی
- بیماریها و نشانگان ژنتیکی اولیه
- بیماریهای متابولیک مادرزادی
- ترومبوفیلی ارثی
- ناهنجاریهای مغزی
- عوامل تراتوژن.
فراوانی فلج مغزی در زایمان چندقلویی به میزان 1000/7.5 تولد زنده است و در زایمان تکی 1000/2.1 تولد زنده است و در نوزادان با وزن 1500 گرم یا کمتر 1000/80 است. به دلیل علل مختلف، 10 درصد از جمعیت جهان دارای برخی از نوع ناتوانی هستند، در هند، 3.8 درصد از جمعیت است.
تقریباً 20-1 % از کل کودکان معلول فیزیکی از فلج مغزی رنج میبرند. در هند، میزان برآورد حدود 1000/3 تولد زنده است. در تجزیهوتحلیل 1000 مورد از CP مشخص شد که کوادریپلژیا اسپاستیک 61 % موارد و دیپلیژی 22 % است.
شیوع CP به علت افزایش زنده ماندن نوزادان بسیار زودرس با وزن کمتر از 1000 گرم افزایش یافته است که با نرخ 15 درصد 100 درصد افزایش مییابد. عوامل خطر شامل زایمان زودرس، دوقلو و عفونتهای خاص در طول حاملگی از قبیل توکسوپلاسموز یا سرخجه، تحویل دشوار و آسیب سر در طول چند سال اول زندگی و سایر عوامل است.
اعتقاد بر این است که حدود 2 % موارد به علت یک علت ژنتیکی به ارث برده میشود. باوجود اینکه اغلب تصور میشود که این مشکل حرکتی بر اثر آسیبهای مغزی زمان تولد ناشی میشود اما درواقع مکانیسم آن خیلی پیچیدهتر است و زمان بارداری و حتی رشد بعد از تولد هم در آن دخیل است.
در طی بررسی که بر روی 45000 کودک صورت گرفت نشان داد که بسیاری از کودکان مبتلابه فلج مغزی، زایمانهای مشکلداری نداشتهاند و در 80 درصد از موارد، عوامل قبل از تولد در تکامل غیرطبیعی مغز نقش داشتند.
علل متفاوتی نظیر اختلالات رشدی مغزی، ژنتیک، متابولیک، ایسکمیک، عفونتها و علل اکتسابی میتوانند عامل فلج مغزی بوده و در یک فنوتیپ نورولوژیک تظاهر نمایند.
میزان بروز فلج مغزی 1.2 تا 1.2 در هر 1333 تولد زنده است و باوجود پیشرفتهای فنآوری در مراقبتهای ویژه نوزادی و بهبود مراقبتهای دوران بارداری در دو دهه اخیر هنوز یکی از علتهای اصلی و رایج اختلالات تکاملی دوران کودکی باقی مانده است.
اگرچه این آمار برای مدت 33 سال ثابت بوده، اما علل بروز بیماری تغییر یافته است. به دلیل افزایش میزان زنده ماندن نوزادان نارس با وزن کم یا بسیار کم، بروز فلج مغزی بهصورت دایپلژی اسپاستیک اغلب همراه با نارسی و وزن کم هنگام تولد، افزایش یافته است و تنها فلج مغزی نوع آتتویید ناشی از آسفیکسی حوالی تولد و افزایش بیلیروبین مغز در کشورهای پیشرفته، کاهشیافته است.
باوجود مطالعات فراوان در علوم اعصاب و تعداد فراوان و جدید بررسیهای عصبشناختی فلج مغزی که در مقالات زیادی نیز ذکر شده است، هنوز آگاهی ما درباره علل ضایعات مغزی هنگام تولد ناقص است. بررسیهای اخیر نشان میدهد که اکثر بارداریهای پرخطر کودک بهنجار را در پی دارد و معتقدند که بسیاری از افراد با فلج مغزی ناهنجاریهای اولیه در سیستم عصبی مرکزی داشتهاند که منجر به افزایش خطر آسفیکسی در طول زایمان شده است.
علائم و عوارض همراه با فلج مغزی
شدت فلج مغزی در بیماران مختلف متفاوت است. در بعضی، بیماری چنان شدید است که بچه مدت کوتاهی بعد از تولد فوت میکند و در بعضی دیگر بهقدری خفیف است که ممکن است نیاز به هیچ اقدامی نداشته باشند ولی بیشتر بیماران در وسط این طیف هستند.
اختلال تکامل ذهنی، تأخیر در رشد، صرع، اختلال بینایی، اختلال حسی، اختلال شنوایی، اختلال گفتاری، اختلال در راه رفتن و قدم زدن، مشکلات تنفسی و ریوی از مهمترین اختلالات فلج مغزی هستند؛ اختلالات مشاهدهشده دوره نوزادی در کودکان فلج مغزی نیز عبارت است از تشنج، هایپوتونی، فونتانل برآمده و با شیوع کمتر اختلالاتی مانند بیقراری، مشکلات تغذیهای و لرزشهای بیشازحد یا گریه غیرطبیعی.

تشخیص زودرس
علائم اولیه فلج مغزی شامل فلج مغزی است که تشخیص بالینی آن با آگاهی از عوامل خطر، غربالگری منظم رشد همه نوزادان با خطر بالا و معاینه عصبی امکانپذیر است.
در تمام شرایط پزشکی، یک رویکرد سیستماتیک با تمرکز بر تاریخچه مادران، مامایی و پرناتال، بررسی مراحل مهم رشد و بررسی کامل نورولوژیکی و مشاهده کودک در موقعیتهای مختلف مانند خوابیدن، ترساندن، نشستن، ایستاده، راه رفتن میتواند به تشخیص زودهنگام کمک کند.
CP در نوزادان کمتر از 6 ماه قابل تشخیص نیست، مگر در موارد بسیار شدید. معمولاً ا پزشکان فلج مغزی را از طریق معاینه مهارتهای حرکتی، رفلکس و سابقه پزشکی و استفاده از آزمایشهای متنوع ویژهای تشخیص میدهند.
دو روش مهم تصویربرداری برای تشخیص زودهنگام فلج مغزی وجود دارد، سیتیاسکن یا CAT Scan و ام آر ای یا MRI تحقیقات نشان میدهد که هشتادوشش درصد کودکان مبتلابه فلج مغزی دارای MRI غیرطبیعی بودهاند.
روند کلی تشخیصی فلج مغزی به این شرح است:
- شرححال و معاینه دقیق
- تصویربرداری مغزی
- آزمایش ژنتیک و متابولیک
- بررسی پانل ترومبوفیلی
- نمونهگیری از مایع مغزی نخاعی
نظر آکادمی اعصاب آمریکا این است که بررسیهای ژنتیکی و متابولیکی را باید وقتی در نظر گرفت که شرححال، معاینه بالینی و تصویربرداریهای مغزی علتی را برای توجیه فلج مغزی نیابند و یا اینکه شرححال و معاینه بالینی سرنخهایی از یک علت ژنتیکی یا متابولیکی به دست بدهند.
تکنیک Vojta نیز میتواند فلج مغزی را پیش از آن تشخیص دهد. شاخصهای اولیه فلج مغزی ممکن است شامل تاریخ تولد زودرس، تشنج، سیستم امتیازدهی آپگار پایین، خونریزی داخل جمجمه، لکومالاسیا پرونتریکولار باشد.
مراحل مهمی از زندگی بهخصوص در دوره زمانی که کودک نشسته است باید مدنظر قرار گیرد. نشانههای عملکرد غیرطبیعی حرکت در سالهای اول، خزیدن بهصورت چهاردستوپا راه رفتن روی پنجه به همراه تغیر یافتن تن بدن بهوسیلهی سیستم امتیازدهی بیلی را باید زیر نظر گرفت.

پیشگیری
با توجه به عوارض گسترده فلج مغزی و تعدد مشکلات همراه، بهتر است پیشگیریهای لازم جهت اجتناب از این بیماری صورت پذیرد. توجه به نکات ذیل میتواند کمککننده باشد:
- در زمان حاملگی، رژیم غذایی طبیعی و متعادل داشته باشید.
- در زمان حاملگی، بدون مشورت با پزشک خود هیچ دارویی مصرف نکنید.
- به هیچ عنوان الکل ننوشید.
- در زمان حاملگی، از افراد بیمار و مبتلابه عفونت دوری گزینید.
- تست مادران باردار از نظر عامل Rh در صورتی که این عامل منفی باشد ۷۲ ساعت قبل از زایمان مادر واکسینه میشود. (در صورتی که Rh عامل فلج مغزی باشد).
- درمان سریع کودک مبتلابه زردی به کمک روش فتوتراپی.
- انجام برنامههای کاهش استرس و فشار روانی مادران در دوره بارداری.
- حفاظت کودکان در مقابل ضربهها و آسیبهای فیزیکی به مغز.

مداخلات و درمان
پیشبینیها در مورد فلج مغزی نشان میدهد که فلج مغزی قابلدرمان نیست، اما بعضی از عوارض و پیامدهای شاخص آن قابلدرمان است.
- توانبخشی Rehabilitation(فیزیوتراپی کاردرمانی گفتاردرمانی).
- ارتوزها، قالبهای گچی و اسپلینتها.
- روشهای درمان دارویی.
- جراحی.
- درمان فلج مغزی بهوسیله سلولهای بنیادی از مهمترین روشهای درمانی CP است.
بهطور مرسوم، بیشتر درمانها و مداخلات در فلج مغزی بر اساس رویکرد پزشکی است که بر کاهش اسپاستی سیتی و جلوگیری از کوتاهیها و بدشکلیها تمرکز دارد.
این رویکرد بر مداخلات محافظهکارانه اسپلیتها و گچگیری، درمان دارویی باکلوفن و سم بوتولیسم و درمان جراحی تأکید دارد. تمرکز زیادی روی کاهش تون عضلات در بیماران مبتلابه فلج مغزی میشود و این برای به حداقل رساندن انقباض و سهولت حرکت در این بیماران است.
گام اصلی این است که مداخله از میان بسیاری از مداخلاتی که هماکنون در دسترس هستند مانند داروهای خوراکی و داروهای تزریقی داخل نخاعی و تحریک عمیق مغز و گاه جراحیهای وسیع (بهدرستی انتخاب شود) رو به پیشرفت است.
امروزه در زمینه استفاده از سلولهای بنیادی درترمیم مغز آسیبدیده، تحقیقاتی بر جایگزین نمودن سلولهای مغزی که آسیب دیدهاند یا عملکرد بسیار ضعیفی دارند و همچنین ترمیم توالیهای عصبی آسیبدیده مثل دندریتها و آکسونها انجام شده است و گزارشاتی مبنی بر اثربخش بودن آن و موفقیتآمیزتر بودن آن در سنین زیر 5 سال گزارش شده است.
در این روش اعصاب نارس و بافتهای سازنده گلبول قرمز در فضای ساب آراکنوئید از طریق سوزن اسینال تزریق میگردد و یکسال بعد از درمان عملکرد سایکو موتور در بیماران نرمال گزارش شده است.
در رابطه با خانواده دارای کودک مبتلا نیز، اقدامات حمایتی و مشاورهای ضروری است. معمولاً ا مادران این کودکان که مراقب اصلی کودک هستند، نیازمند حمایت جهت ارتقای سلامت روان و کیفیت زندگی میباشند. این مادران در معرض خطر ایجاد افسردگی، اضطراب بالاتر میباشند و خانواده آنان دچار اختلال کارکرد میشوند.
درمان فلج مغزی بهوسیله یک تیم پزشکان ازجمله پزشک متخصص اطفال، متخصص اطفال، پزشک متخصص و متخصصان توانبخشی و همچنین متخصص آسیبشناسی شغلی و فیزیوتراپیست، کارکنان اجتماعی، مربیان و روانشناسان توسعه، فیزیوتراپیست و کارشناس بهداشت حرفهای، برای اهمیت کاهش اختلالات حرکت و تن بدن و بهینهسازی رشد نرمال روانشناختی صورت میگیرد.
والدین باید یاد بگیرند که چگونه با فرزندان خود در فعالیتهای روزمره مانند تغذیه، حمل، پانسمان، حمام کردن و بازی کردن در راههایی که اثرات تنهای غیرطبیعی عضلات را محدود میکنند، رفتار کنند.
همچنین فیزیوتراپی با روش Bobath، Peto، Doman-Delacato روش جراحی برای مثال جراحی مغز و اعصاب برای اسپاستیک، اختلال حرکتی (دیستونی) و غیره، جراحی ارتوپدی برای انقباض و انقباض نیز میتواند بسیار کارآمد باشد.

نتیجهگیری
با توجه به عوارض گسترده فلج مغزی و تعدد مشکلات همراه، توجه به علائم اولیه و نگرانیهای والدین در مورد کودکان بهخصوص موارد پرخطر ضروری است.
مداخله به هنگام به دنبال تشخیص زودهنگام از طریق علائم زودرس اختلالات عصبی تکاملی، یکی از مؤثرترین و فراگیرترین راهبردها بهمنظور پیشگیری ثانویه از این اختلالات است.
علائم و نشانههای زودرس برای پزشکان جهت ارجاع برای بررسیهای تخصصی با استفاده از آزمونهای خاص، بسیار مهم است؛ بنابراین به نظر میرسد که لازم است پزشکان سطح اول به نگرانیها و شکایات والدین در خصوص محدودیت یکطرفه در حرکات و اندامها توجه خاص نمایند و همچنین توجه به این کودکان و انجام مداخلات زودرس و کاردرمانی ضروری به نظر میرسد.
مطالعهی این کتاب را به شما پیشنهاد میکنیم.